La fecondazione in vitro è una tecnica di fecondazione assistita si basa sul prelievo chirurgico degli ovociti maturi (pick-up) e la fertilizzazione in laboratorio con gli spermatozoi del partner. La prima IVF della storia è stata ottenuta nel 1978 e da allora sono nati circa 2 milioni di bambini con questa tecnica.
Quando si ricorre alla fecondazione in vitro?
Viene consigliata in caso di endometriosi severa, patologie tubariche severe come l’ostruzione, problemi moderati di fertilità maschile, insuccesso dell’IUI e infertilità inspiegata.
In particolare la FIVET (o l’ICSI) è necessaria per il raggiungimento della gravidanza in caso di:
- fattore tubo-peritoneale: patologia tubarica acquisita o congenita (precedente gravidanza ectopica, precedenti aborti tubarici, anamnesi positiva per flogosi pelvica, interventi chirurgici sulla pelvi);
- infertilità maschile di grado moderato: quando il trattamento medicochirurgico o inseminazioni intrauterine non hanno dato risultati o sono stati giudicati non appropriati;
- endometriosi di III o IV grado;
- endometriosi se la chirurgia o le inseminazioni intrauterine non hanno dato risultati o sono state giudicate non appropriate;
- infertilità inspiegata se il trattamento precedente (es: cicli di inseminazione) non ha dato risultati o è stato giudicato non appropriato;
- seme crioconservato in relazione alla qualità seminale successiva allo scongelamento;
- fallimento dell’iter terapeutico a bassa tecnologia.
Procedura
Vengono utilizzati maggiormente 3 diversi tipi di protocolli in questa tecnica:
- Su ciclo naturale
- protocollo lungo: ciclo con agonista del GnRH
- protocollo breve: ciclo con antagonista del GnRH
La procedura preveder:
- in ciclo spontaneo o con induzione della crescita follicolare e maturazione di più ovociti mediante la somministrazione di farmaci che inducono l’ovulazione;
- controllo della risposta ovarica a tale terapia mediante monitoraggio ecografico e/o dosaggio di estradiolo;
- prelievo degli ovociti per via transvaginale, sotto controllo ecografico, in anestesia locale e/o sedazione profonda, ovvero prelievo per via laparoscopica o transaddominale nei casi nei quali non sia applicabile la tecnica trans-vaginale
- eventuale individuazione degli ovociti da donare (egg sharing) ai fini di procreazione assistita di tipo eterologo;
- preparazione del campione di liquido seminale;
- scelta degli ovociti;
- unione e coltura extracorporea dei gameti (oociti e spermatozoi);
- verifica dell’avvenuta fecondazione di ciascun oocita;
- trasferimento in utero degli embrioni.
I protocolli lunghi sono quelli più comunemente impiegati. Prevede la somministrazione di un agonista del GnRH. Lo scopo della somministrazione prolungata è quello di ottenere l’assenza di stimolazione dell’ovaio e la soppressione della follicologenesi. In circa 3 settimane i livelli di estradiolo sono simili a quelli della menopausa.
Una volta verificata la soppressione ovarica si può procedere con la stimolazione ovarica con gonadotropine.
I protocolli con antagonisti sono di recente introduzione. Il vantaggio è che la loro azione sull’ipofisi è praticamente immediata proteggendo la paziente dall’avere un picco prematuro di LH e quindi un’ovulazione spontanea. I vantaggi di questo protocollo breve sono l’assenza di effetti collaterali (simil menupausali), nessun rischio di di cisti, durata inferiore della stimolazione, dosaggio totale di gonodatropine inferiore per ciclo e quindi risparmio in termini di costi.
Come nell’IUI è importante monitorare costantemente la crescita follicolare durante la stimolazione, tramite ecografia transvaginale. Per aggiungere informazioni al monitoraggio ecografico si possono usare anche dosaggi programmati di estradiolo.
Il prelievo ovocitario (pick-up)
Per raggiungere la maturazione finale dell’ovocita viene somministrato hCG. Tale somministrazione dovrebbe essere fatta al raggiungimento di uno o due follicoli dominanti con diametro uguale o superiore ai 17 millimetri. Di solito la somministrazione si effettua circa 34 ore prima del prelievo ovocitario.
Il prelievo viene effettuato con le moderne tecniche, attraverso sonde transvaginali eco-guidate.
Il prelievo viene fatto di solito in anestesia locale e richiede dai 20 ai 30 minuti a seconda del numero di ovociti che devono essere prelevati. In genere le pazienti vengono dimesse alcune ore dopo la procedura.
Il transfer dell’embrione:
Gli ovociti prelevati vengono fecondati in laboratorio
In una fecondazione in vitro standard gli ovociti vengono incubati con una concentrazione di spermatozoi mobili pari a 100000/ml. Altrimenti si procede per una ICSI.
L’incubazione deve avvenire in specifiche condizioni di temperatura, PH e contenuto di gas.
L’incubazione porta alla formazione degli embrioni che dovranno essere trasferiti in utero. Al secondo giorno sono nello stadio a 4 cellule, al terzo giorno sono nello stadio a 8 cellule, al terzo son allo stadio di morula e al quinto di blastocisti.
Il transfer dell’embrione avviene o il terzo giorno dal recupero ovocitario o al quinto giorno allo stadio di blastocisti. Il vantaggio del transfer al quinto giorno è che l’embrione viene deposto nell’utero in una fase in cui fisiologicamente vi si troverebbe. Il trasferimento della blastocisti inoltre permette anche una migliore selezione degli embrioni in quanto tra il 2° e il 5° giorno quelli anormali arrestano il loro sviluppo.
Il transfer si esegue senza anestesia utilizzando un catetere apposito.
Quando si può effettuare il test di gravidanza?
Si consiglia di effettuarlo non prima dei 12 giorni dal transfer dell’embrione. In caso di test positivo si effettua l’ecografia dopo 2-3 settimane per valutare lo stato della gravidanza. Se si esegue il dosaggio delle beta nel sangue, se il valore delle beta hCG è basso va fatto ripetere a 48 ore di distanza per valutarne l’andamento.
Tassi di successo
Il successo di questa tecnica dipende molto dall’età della donna (più aumenta l’eta della donna più diminuiscono le probabilità di successo) e dalla causa di sterilità. Anche il fumo e l’obesità sono parametri che minano il successo dell’IVF. Ovviamente il ruolo del laboratorio è determinante.
Gli ultimi dati annuali raccolti da ESHRE dai registri nazionali europei (per il 2016) le percentuali di successo dopo IVF o ICSI sembrano aver raggiunto un picco, con tassi di gravidanza per trattamento iniziato pari al 27,1% dopo la fecondazione in vitro e al 24,3% dopo l’ICSI.
Dal registro Italiano PMA:
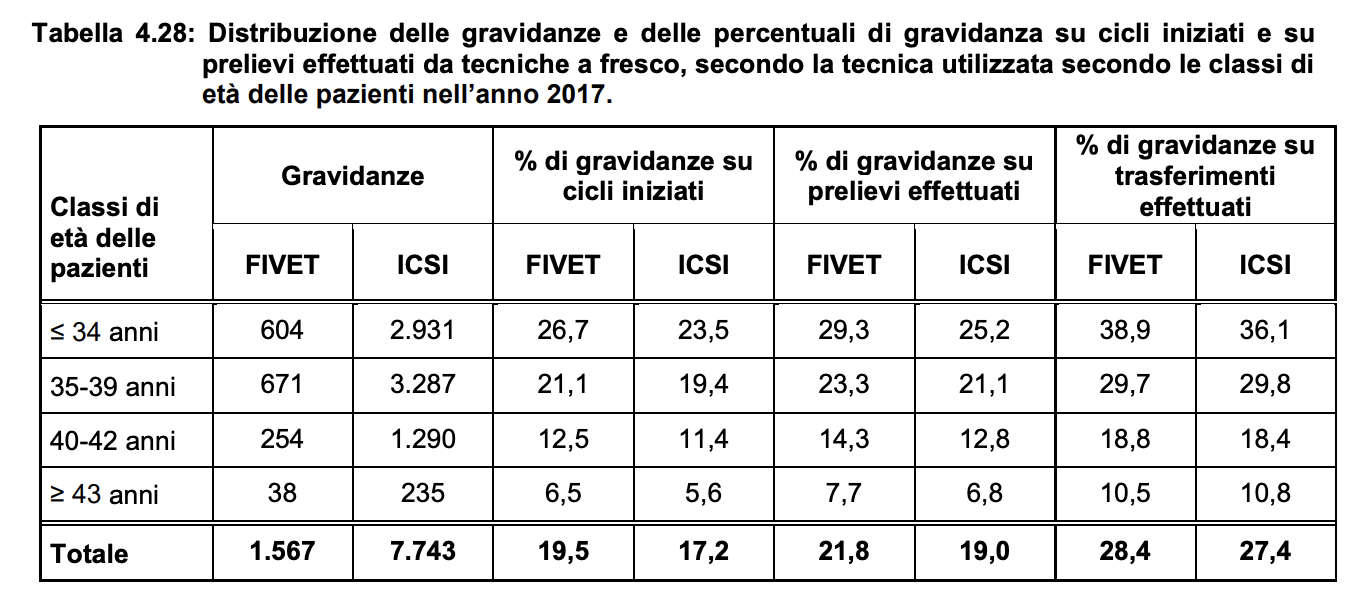
La Tabella 4.28 mostra le percentuali di gravidanza secondo le classi di età delle pazienti rispetto ai cicli iniziati, ai prelievi effettuati ed ai trasferimenti eseguiti per le sole tecniche a fresco FIVET e ICSI.
Quali sono le complicazioni associate alla fecondazione in vitro?
Come con qualsiasi procedura medica, esistono dei rischi che comprendono principalmente:
- gravidanze multiple (l’incidenza diminuiscono trasferendo un singolo embrione alla volta)
- basso peso alla nascita e parto prematuro
- aborto spontaneo
- gravidanza ectopica
- sindrome da iperstimolazione ovarica (OHSS), una condizione rara che comporta un eccesso di liquido nell’addome e nel torace
La decisione di sottoporsi a un trattamento di fecondazione assistita qualunque esso sia, è molto importante perchè richiede impegno fisico, emotivo ed anche economico.
Discutete sempre con il vostro medico non solo le migliori opzioni disponibili, ma anche se la fecondazione assistita è la strada giusta per voi. Può anche essere di grande aiuto durante tutto il percorso, un gruppo di supporto e/o uno psicoterapeuta specializzato in infertilità di coppia.
Riferimenti
ATTIVITÀ DEL REGISTRO NAZIONALE ITALIANO DELLA PROCREAZIONE MEDICALMENTE ASSISTITA
Bibliografia: DeWURST et all. Trattato di ginecologia e ostetricia